Trong thực tế khám chữa bệnh, không ít người cảm thấy lo lắng khi được bác sĩ thông báo cần chụp MRI kèm theo tiêm thuốc. Nhiều câu hỏi thường xuất hiện như có bắt buộc phải tiêm hay không, việc tiêm có gây hại gì không hoặc tại sao cùng chụp MRI nhưng người này cần tiêm còn người khác thì không. Những băn khoăn này là hoàn toàn dễ hiểu, nhất là khi thông tin y khoa đôi khi khó tiếp cận với người không có chuyên môn. Việc làm rõ bản chất của thuốc cản quang, vai trò của nó trong chụp MRI và các chỉ định cụ thể sẽ giúp người bệnh an tâm hơn, đồng thời tránh những suy đoán không chính xác có thể ảnh hưởng đến quyết định điều trị.
Chụp MRI có tiêm thuốc cản quang là gì?
Chụp MRI tiêm thuốc cản quang là kỹ thuật chẩn đoán hình ảnh trong đó người bệnh được tiêm thêm một loại thuốc đặc biệt gọi là thuốc đối quang từ trước hoặc trong quá trình chụp. Mục đích của việc tiêm thuốc là làm tăng độ tương phản giữa các mô trong cơ thể, từ đó giúp hình ảnh thu được rõ ràng và chi tiết hơn so với chụp MRI thông thường.
Thuốc cản quang trong MRI thường chứa gadolinium, một chất có đặc tính từ tính nhẹ. Khi đi vào cơ thể, thuốc sẽ phân bố theo dòng máu và tập trung nhiều hơn ở những vùng có bất thường như khối u, viêm hoặc tổn thương mạch máu. Nhờ đó, bác sĩ có thể quan sát rõ ranh giới, kích thước và đặc điểm của tổn thương trên hình ảnh cộng hưởng từ.
Điều quan trọng cần nhấn mạnh là không phải mọi trường hợp chụp MRI đều cần tiêm thuốc. Trong nhiều tình huống, MRI không tiêm đã đủ để khảo sát cấu trúc giải phẫu cơ bản như não, cột sống hoặc khớp. Việc tiêm thuốc chỉ được thực hiện khi bác sĩ cần đánh giá sâu hơn về bản chất tổn thương, mức độ lan rộng hoặc sự liên quan với mạch máu và các mô xung quanh. Chính vì vậy, chỉ định tiêm thuốc luôn dựa trên mục tiêu chẩn đoán cụ thể chứ không mang tính áp dụng đại trà.
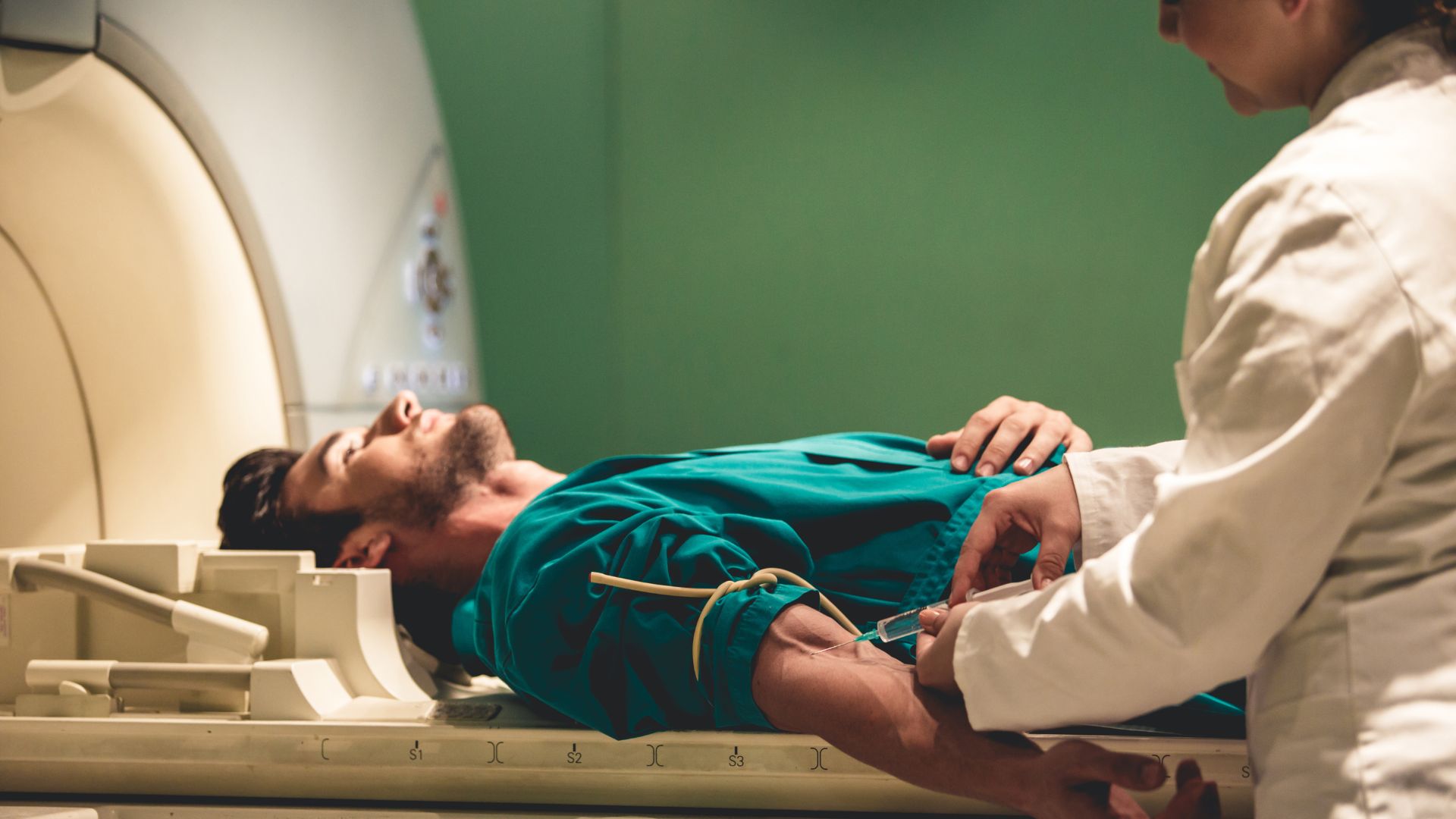
Khi nào bác sĩ chỉ định tiêm thuốc cản quang khi chụp MRI?
Quyết định có tiêm thuốc cản quang hay không phụ thuộc hoàn toàn vào đánh giá chuyên môn của bác sĩ, dựa trên triệu chứng lâm sàng, kết quả thăm khám và mục tiêu chẩn đoán. Đây không phải là lựa chọn theo mong muốn chủ quan của người bệnh mà là một phần trong chiến lược chẩn đoán chính xác.
Trong thực hành lâm sàng, thuốc cản quang thường được chỉ định khi bác sĩ nghi ngờ có khối u trong gan, não, tuyến tiền liệt hoặc các cơ quan khác. Việc tiêm thuốc giúp làm nổi bật khối u so với mô lành, từ đó hỗ trợ đánh giá ranh giới, mức độ xâm lấn và đặc điểm tưới máu của tổn thương. Điều này đặc biệt quan trọng trong việc phân biệt giữa tổn thương lành tính và ác tính.
Ngoài ra, tiêm thuốc cản quang còn được sử dụng khi cần khảo sát hệ thống mạch máu, chẳng hạn như phát hiện dị dạng mạch, hẹp hoặc tắc mạch. Trong các trường hợp theo dõi sau điều trị, như sau phẫu thuật hoặc xạ trị, thuốc cản quang giúp bác sĩ phân biệt mô sẹo với tổn thương tái phát, từ đó đánh giá hiệu quả điều trị một cách chính xác hơn.
Cũng cần lưu ý rằng có rất nhiều trường hợp không cần tiêm thuốc mà kết quả chẩn đoán vẫn đầy đủ và chính xác. Ví dụ, các bệnh lý thoát vị đĩa đệm, thoái hóa cột sống hoặc nhiều chấn thương khớp có thể được đánh giá tốt chỉ với MRI không tiêm. Điều này cho thấy việc chỉ định tiêm thuốc luôn được cân nhắc kỹ lưỡng nhằm mang lại lợi ích thực sự cho người bệnh.
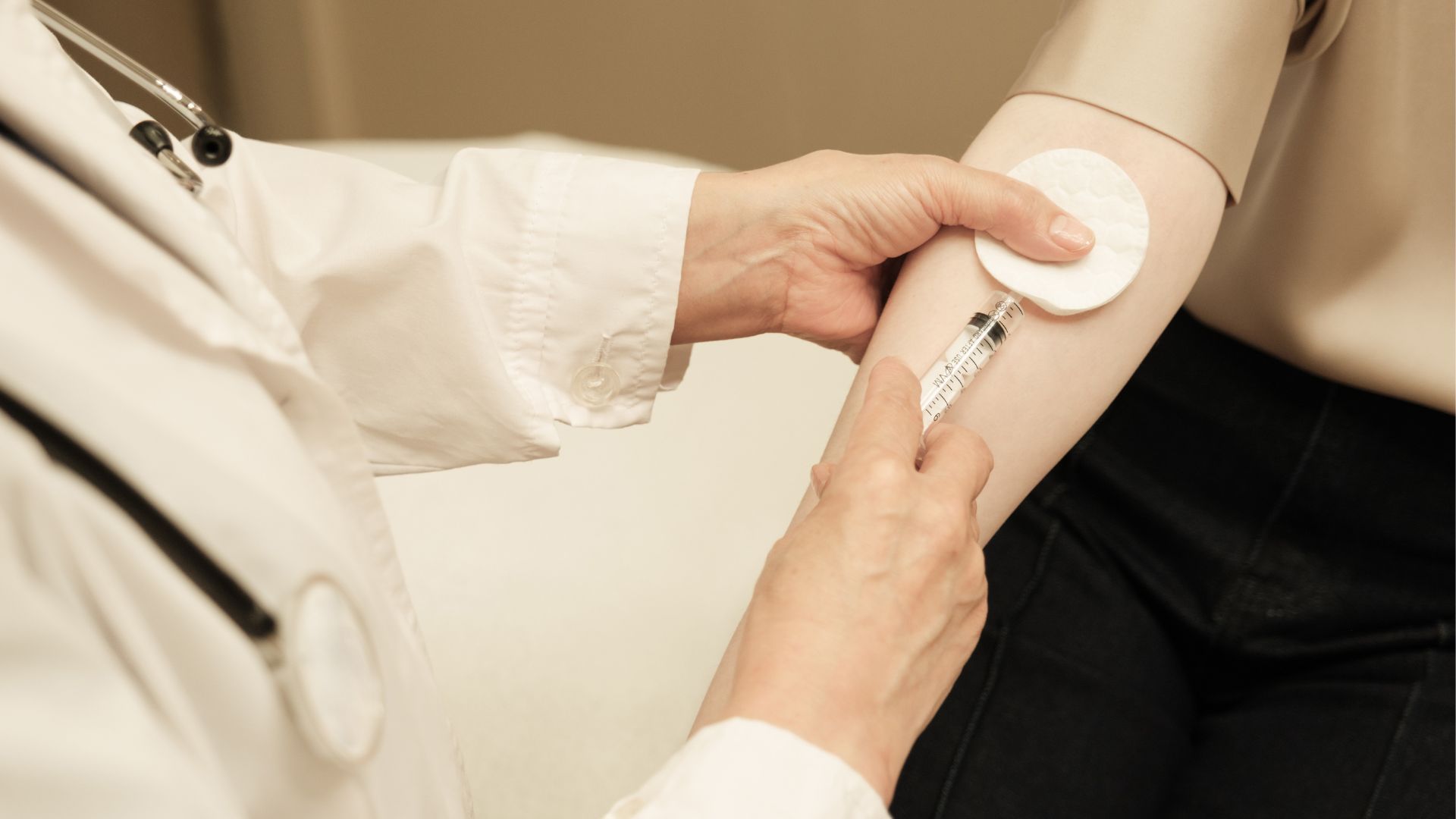
Chụp MRI có tiêm thuốc cản quang có an toàn không?
Đây là mối quan tâm lớn của nhiều người bệnh khi được chỉ định tiêm thuốc. Trên thực tế, phần lớn các trường hợp sử dụng thuốc cản quang trong MRI đều được đánh giá là an toàn khi thực hiện đúng quy trình và có sàng lọc đầy đủ trước tiêm.
Thuốc đối quang từ dùng trong MRI khác với thuốc cản quang sử dụng trong chụp CT. Cơ chế hoạt động và thành phần hóa học của hai loại thuốc này không giống nhau. Với MRI, thuốc cản quang không sử dụng tia bức xạ và thường được đào thải qua thận trong thời gian ngắn sau khi tiêm.
Một số phản ứng nhẹ có thể xảy ra, chẳng hạn như cảm giác nóng thoáng qua, buồn nôn nhẹ hoặc vị kim loại trong miệng. Những biểu hiện này thường tự hết sau thời gian ngắn và hiếm khi gây ảnh hưởng nghiêm trọng. Các phản ứng nặng là rất hiếm và thường liên quan đến những người có bệnh lý nền đặc biệt.
Những đối tượng cần được thận trọng hơn bao gồm người có bệnh thận nặng, tiền sử dị ứng với thuốc đối quang từ hoặc đã từng có phản ứng bất thường khi tiêm thuốc trước đó. Chính vì vậy, trước khi tiêm, người bệnh luôn được hỏi kỹ về tiền sử bệnh, dị ứng và có thể được chỉ định thêm xét nghiệm cần thiết. Quy trình sàng lọc này giúp giảm thiểu tối đa nguy cơ và đảm bảo an toàn cho người bệnh.

Những lưu ý quan trọng trước và sau khi chụp MRI có tiêm
Trước khi tiến hành chụp MRI có tiêm thuốc, người bệnh cần cung cấp đầy đủ thông tin về tình trạng sức khỏe của mình, bao gồm các bệnh lý đang mắc, thuốc đang sử dụng và tiền sử dị ứng. Trong một số trường hợp cụ thể, bác sĩ có thể yêu cầu nhịn ăn trong vài giờ trước khi chụp để đảm bảo kết quả tốt nhất.
Trong quá trình chụp, người bệnh cần nằm yên và tuân thủ hướng dẫn của kỹ thuật viên. Việc giữ nguyên tư thế giúp hình ảnh thu được rõ nét và tránh phải chụp lại. Máy MRI có thể phát ra tiếng ồn, nhưng điều này là bình thường và không gây hại cho sức khỏe.
Sau khi chụp, người bệnh thường được khuyên uống đủ nước để hỗ trợ cơ thể đào thải thuốc cản quang nhanh hơn. Nếu xuất hiện các dấu hiệu bất thường như ngứa, khó thở hoặc mệt mỏi kéo dài, cần thông báo ngay cho nhân viên y tế để được theo dõi kịp thời. Điều quan trọng là hiểu rằng chụp MRI không gây đau và không sử dụng bức xạ ion hóa, vì vậy người bệnh có thể yên tâm khi thực hiện theo chỉ định.

Có nên lo lắng khi được chỉ định chụp MRI có tiêm thuốc?
Tâm lý lo lắng khi nghe đến việc tiêm thuốc là điều dễ gặp, đặc biệt với những người lần đầu trải qua chẩn đoán hình ảnh chuyên sâu. Tuy nhiên, cần hiểu rằng việc chỉ định tiêm thuốc không đồng nghĩa với bệnh nặng hơn, mà chỉ phản ánh nhu cầu cần hình ảnh chi tiết hơn để đưa ra kết luận chính xác.
Trong nhiều trường hợp, nhờ có thuốc cản quang, bác sĩ có thể tránh được những chẩn đoán mơ hồ hoặc bỏ sót tổn thương quan trọng. Điều này giúp người bệnh được điều trị đúng hướng ngay từ đầu, tránh kéo dài thời gian hoặc phải thực hiện nhiều xét nghiệm không cần thiết.
Thay vì tự lo lắng hoặc từ chối chỉ định, người bệnh nên trao đổi trực tiếp với bác sĩ để được giải thích rõ lý do cần tiêm thuốc và những lợi ích cụ thể trong trường hợp của mình. Sự hiểu biết và hợp tác giữa người bệnh và nhân viên y tế đóng vai trò rất lớn trong hiệu quả chẩn đoán và điều trị.
Chụp MRI có tiêm thuốc cản quang là một công cụ hỗ trợ chẩn đoán quan trọng, được sử dụng khi cần làm rõ hình ảnh và đánh giá chi tiết bản chất tổn thương. Phương pháp này không áp dụng cho tất cả mọi trường hợp và luôn được bác sĩ cân nhắc kỹ lưỡng dựa trên mục tiêu chẩn đoán. Khi thực hiện đúng chỉ định và tuân thủ quy trình sàng lọc an toàn, việc tiêm thuốc cản quang mang lại lợi ích vượt trội so với nguy cơ. Người bệnh nên tin tưởng tư vấn y tế, chủ động trao đổi thông tin và tránh tự suy diễn để quá trình thăm khám đạt hiệu quả cao nhất.
:format(webp)/Desktop_da87817305.png)
:format(webp)/Mobile_1_0b0c1a773a.png)
/chup_mach_mau_so_hoa_xoa_nen_la_gi_ung_dung_quy_trinh_va_nhung_dieu_can_biet_a8f32daa0c.jpg)
/chup_mri_la_gi_nhung_luu_y_quan_trong_truoc_va_sau_khi_chup_1_ed4f8ba52e.png)
/chup_oct_mat_bao_nhieu_tien_nhung_yeu_to_anh_huong_den_chi_phi_4_a7f860ed97.png)
/chup_oct_mat_la_gi_quy_trinh_chup_va_nhung_dieu_can_biet_3_def17bf832.png)
/quy_trinh_chup_ct_mach_mau_nao_va_nhung_dieu_can_biet_5_8ee424a9bb.png)