Theo Quyết định 1575/QĐ-BYT ngày 27/3/2023 của Bộ Y tế, dị ứng không phải là chống chỉ định tuyệt đối khi tiêm chủng, ngoại trừ trường hợp dị ứng với chính thành phần của vắc xin. Do đó, nếu bạn đang phân vân “bị dị ứng có tiêm vắc xin được không?”, hãy tiếp tục theo dõi bài viết này. Tiêm chủng Long Châu sẽ phân tích rõ từng nhóm dị ứng, hướng xử trí phù hợp và các quy trình khám sàng lọc giúp đảm bảo an toàn cho trẻ khi tiêm phòng.
Trẻ bị dị ứng có tiêm phòng được không?
Câu hỏi “trẻ bị dị ứng có tiêm phòng được không” là nỗi lo chung của nhiều bậc phụ huynh. Tuy nhiên, các nghiên cứu và hướng dẫn chuyên môn đã khẳng định rằng dị ứng chỉ chống chỉ định tiêm nếu liên quan đến thành phần trong vắc xin. Dưới đây là cách phân loại cụ thể:
- Dị ứng không liên quan đến vắc xin: Như dị ứng thực phẩm, môi trường, thuốc không có trong thành phần vắc xin, có thể tiêm bình thường sau khi được khám sàng lọc.
- Dị ứng với thành phần cụ thể trong vắc xin: Như protein trứng, gelatin, kháng sinh (neomycin, streptomycin…), tá dược thường chống chỉ định tiêm vắc xin đó, nhưng có thể tiêm vắc xin khác không chứa thành phần gây dị ứng.
- Dị ứng nhẹ đến trung bình: Bao gồm các biểu hiện như phát ban nhẹ, mề đay, viêm da cơ địa… có thể tiêm nếu được chỉ định rõ ràng từ bác sĩ và được theo dõi chặt chẽ sau tiêm.
Tóm lại, trẻ bị dị ứng vẫn có thể tiêm phòng, miễn là không có phản ứng nghiêm trọng với chính thành phần của vắc xin.
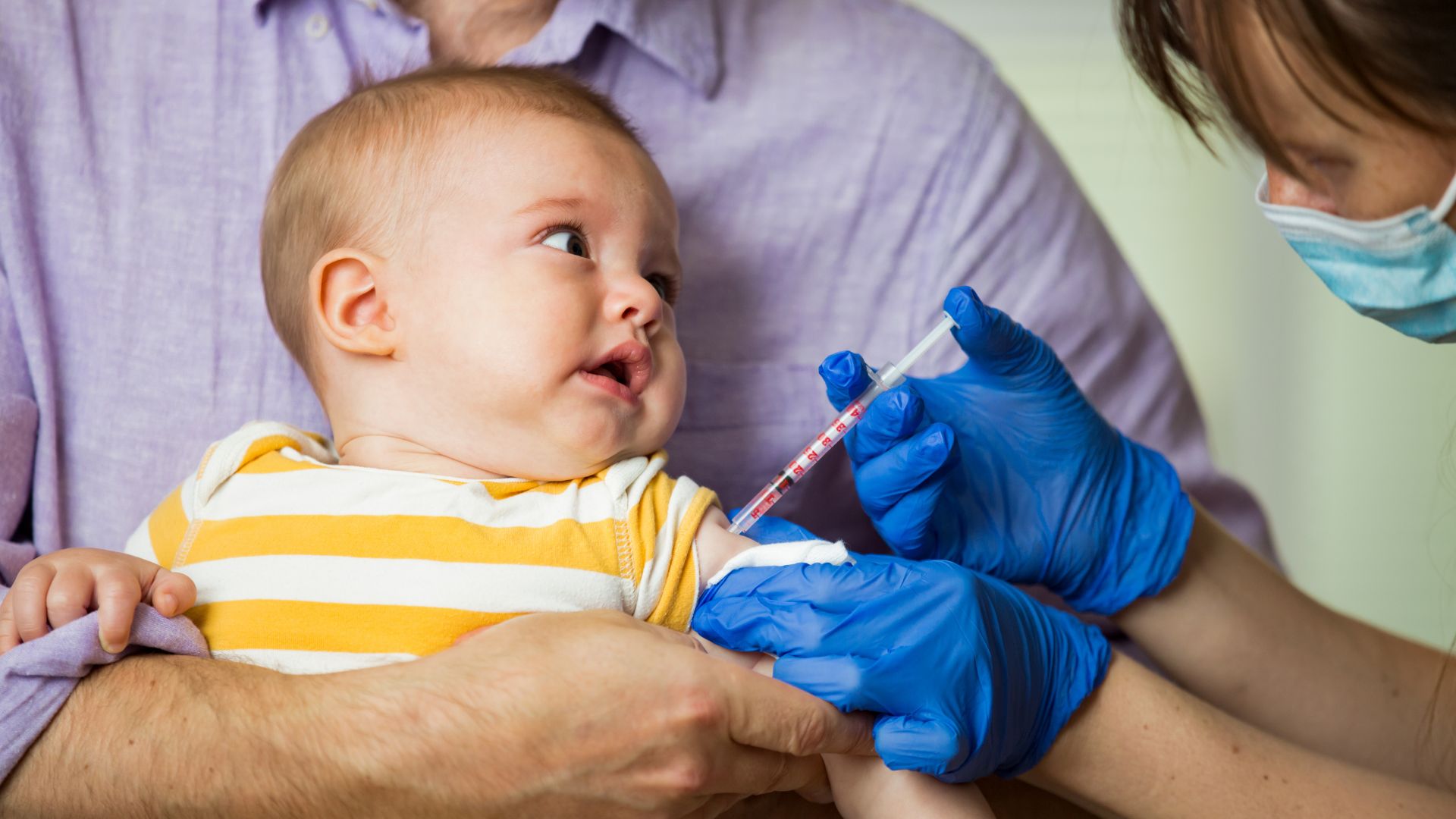
Các trường hợp dị ứng phổ biến và hướng xử trí
Không phải tất cả các dạng dị ứng đều nghiêm trọng hay cần chống chỉ định tiêm. Dưới đây là các nhóm dị ứng phổ biến ở trẻ và khuyến cáo tương ứng, cụ thể như sau:
Dị ứng thực phẩm, thuốc không liên quan đến vắc xin
Trẻ dị ứng với thịt bò, trứng, đậu phộng, hải sản hay các loại thuốc không nằm trong thành phần vắc xin vẫn có thể được tiêm bình thường. Sau khi khám sàng lọc, nếu không phát hiện nguy cơ phản ứng nặng, trẻ sẽ được tiêm theo đúng lịch.
Tuy nhiên, trẻ vẫn cần được theo dõi sau tiêm ít nhất 30 phút để đảm bảo an toàn.

Dị ứng với kháng sinh, thuốc tây
Trong một số trường hợp, trẻ có tiền sử dị ứng với thuốc tây, đặc biệt là kháng sinh. Nếu loại thuốc đó không liên quan đến thành phần vắc xin, trẻ vẫn có thể tiêm chủng.
Nếu có tiền sử phản ứng quá mẫn, bác sĩ có thể yêu cầu theo dõi sau tiêm trong 60 phút, thay vì 30 phút như thông thường.
Các bệnh lý về da
Viêm da cơ địa, chàm, eczema, mẩn ngứa nhẹ không phải là chống chỉ định tiêm phòng. Trong các trường hợp này, trẻ vẫn có thể được tiêm ở vùng da không bị tổn thương.
Tuy nhiên, nếu trẻ đang có biểu hiện da toàn thân, mưng mủ, nhiễm trùng da hoặc đang dùng corticoid toàn thân, việc tiêm có thể được hoãn lại đến khi da ổn định.
Dị ứng nặng với chính thành phần vắc xin
Đây là trường hợp duy nhất phải chống chỉ định tuyệt đối. Nếu trẻ đã từng phản vệ độ II trở lên sau khi tiêm một loại vắc xin, trẻ cần được khám và chỉ định tiêm tại bệnh viện có đủ điều kiện cấp cứu phản vệ. Chống chỉ định tuyệt đối chỉ áp dụng với phản vệ độ III trở lên.
Giải pháp thay thế: Sử dụng vắc xin khác không cùng thành phần hoặc tiêm tại bệnh viện chuyên khoa có sẵn hệ thống cấp cứu phản vệ.
Quy trình khám sàng lọc và quyết định tiêm
Để trả lời chính xác câu hỏi trẻ bị dị ứng có tiêm phòng được không, phụ huynh không nên tự suy đoán mà cần đưa trẻ đến cơ sở tiêm chủng để được khám sàng lọc bởi bác sĩ chuyên khoa. Đây là bước quan trọng nhằm đánh giá toàn diện tình trạng sức khỏe của trẻ, loại dị ứng và nguy cơ phản ứng với vắc xin. Dưới đây là ba bước chính cần lưu ý:
Khám sàng lọc trước tiêm
Giai đoạn đầu tiên trong quy trình tiêm chủng là kiểm tra sức khỏe tổng quát và khai thác kỹ lưỡng tiền sử dị ứng. Đây là bước nền giúp bác sĩ xác định có hay không các yếu tố nguy cơ có thể làm tăng phản ứng sau tiêm. Với trẻ có tiền sử dị ứng, thông tin này đặc biệt quan trọng vì ảnh hưởng trực tiếp đến chỉ định tiêm hoặc hoãn.
Bác sĩ sẽ thu thập thông tin về:
- Tiền sử dị ứng (thực phẩm, thuốc, côn trùng, môi trường…);
- Các bệnh lý cấp tính hiện tại: Sốt, viêm nhiễm, nhiễm trùng;
- Các loại thuốc đang sử dụng (đặc biệt là corticoid, kháng sinh, thuốc điều trị dị ứng).
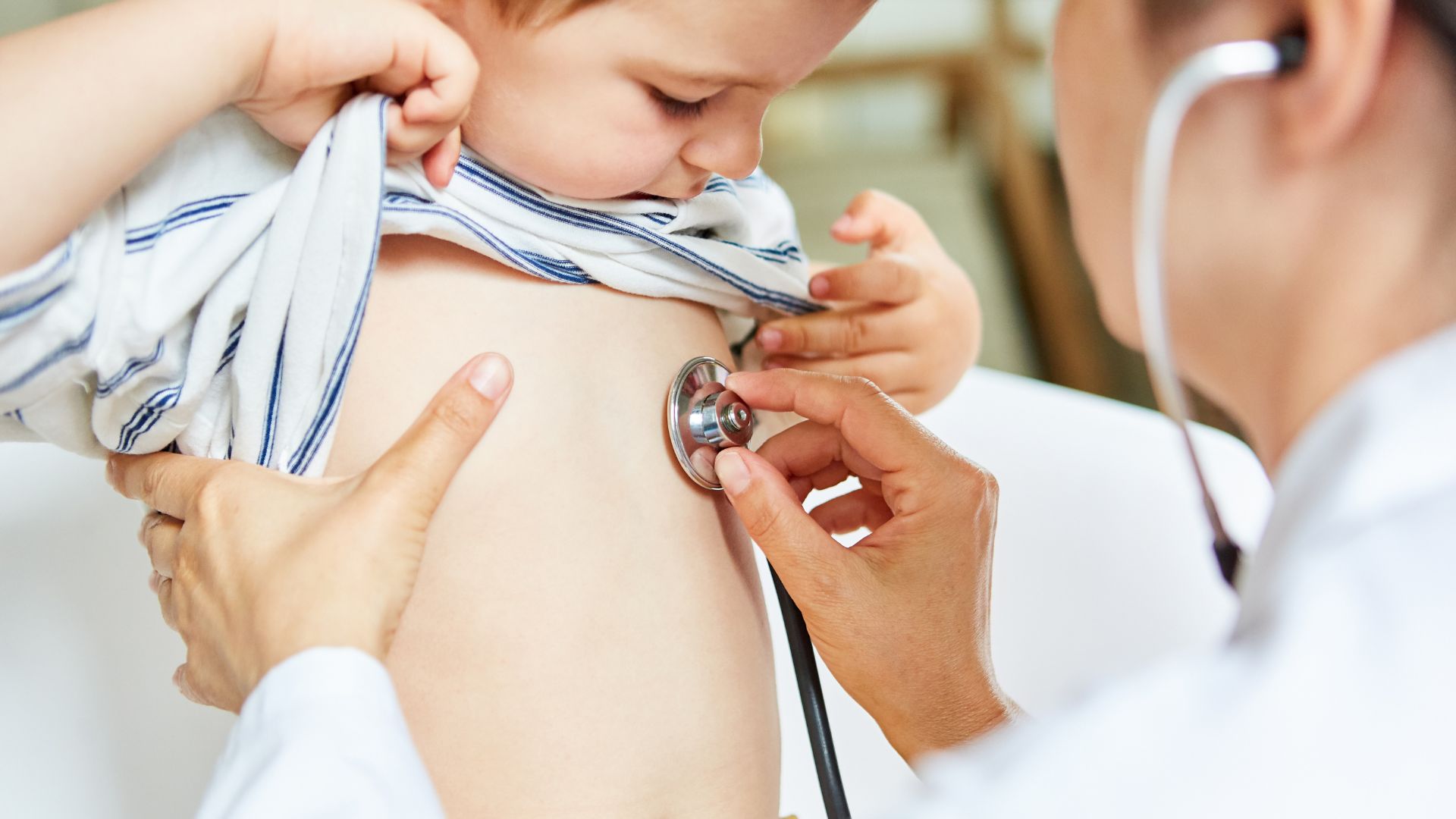
Phân loại mức độ dị ứng và chỉ định nơi tiêm
Sau khi đã có đầy đủ thông tin lâm sàng, bác sĩ sẽ phân loại mức độ dị ứng và quyết định địa điểm tiêm phù hợp với từng mức nguy cơ. Việc phân loại này rất cần thiết để đảm bảo an toàn tối đa, đặc biệt đối với trẻ từng có phản ứng nặng hoặc phức tạp liên quan đến vắc xin. Cụ thể như sau:
- Dị ứng nhẹ, không liên quan vắc xin: Tiêm tại cơ sở y tế thông thường.
- Dị ứng nặng, từng phản vệ độ II trở lên: Chỉ tiêm tại bệnh viện tuyến tỉnh trở lên.
- Dị ứng với thành phần vắc xin: Chống chỉ định tiêm.
Theo dõi sau tiêm tại cơ sở y tế
Theo dõi sau tiêm là bước cuối trong quy trình nhưng có vai trò không kém phần quan trọng. Mặc dù phản ứng nặng sau tiêm là rất hiếm, song các hướng dẫn y tế vẫn khuyến cáo mọi trẻ (đặc biệt trẻ có tiền sử dị ứng) cần được theo dõi tại chỗ trong thời gian đủ lâu để kịp thời xử trí nếu có biến cố xảy ra. Cụ thể:
- Tối thiểu 30 phút sau tiêm đối với mọi trẻ.
- 60 phút nếu trẻ có tiền sử phản ứng nặng.
Khi nào cần hoãn hoặc chống chỉ định tiêm?
Không phải lúc nào trẻ cũng sẵn sàng để tiêm phòng, kể cả khi dị ứng không nghiêm trọng. Bảng dưới đây tổng hợp các trường hợp cần hoãn hoặc chống chỉ định tiêm, dựa trên mức độ nghiêm trọng và nguy cơ phản ứng nặng:
Trường hợp lâm sàng | Hoãn tiêm | Chống chỉ định |
Sốt ≥ 37,5 °C, viêm nhiễm cấp tính | Có (nhưng tạm thời cho đến khi trẻ khỏe mạnh trở lại) | Không |
Đang điều trị corticoid liều cao, hóa trị, xạ trị | Có | Không |
Eczema toàn thân, nhiễm trùng da lan rộng | Có | Không |
Phản vệ độ II trở lên sau tiêm vắc xin cùng thành phần | Không | Có |
HIV/AIDS, suy giảm miễn dịch thể nặng | Không, với vắc xin sống | Có, với vắc xin sống |
Sốc phản vệ không rõ nguyên nhân | Không | Có |

Vì sao cần khám sàng lọc kỹ càng trước tiêm phòng?
Khám sàng lọc không chỉ là quy trình hành chính mà còn là bước bắt buộc về chuyên môn để đảm bảo trẻ được tiêm chủng an toàn. Điều này đặc biệt quan trọng khi có yếu tố dị ứng:
- Giảm nguy cơ phản ứng nặng: Bác sĩ đánh giá chính xác khả năng phản vệ hoặc biến chứng.
- Xác định đúng loại vắc xin: Tránh tiêm nhầm loại có thành phần gây dị ứng.
- Lập kế hoạch tiêm phù hợp: Nếu cần tiêm tại bệnh viện hoặc hoãn, bác sĩ sẽ hướng dẫn rõ.
- Tăng hiệu quả miễn dịch: Tiêm đúng, đủ liều, đúng thời điểm giúp trẻ phát huy tối đa hiệu quả bảo vệ.
Các chuyên gia y tế khẳng định rằng, việc khám sàng lọc trước tiêm là khâu quan trọng nhất để trả lời chính xác câu hỏi “trẻ bị dị ứng có tiêm phòng được không” trong từng trường hợp cụ thể.
Câu hỏi “trẻ bị dị ứng có tiêm phòng được không” cần được nhìn nhận một cách khoa học, thay vì mặc định lo ngại. Phần lớn trẻ dị ứng vẫn có thể tiêm chủng nếu không liên quan đến thành phần vắc xin và được khám sàng lọc đầy đủ. Phụ huynh nên hợp tác khai báo tiền sử bệnh lý, theo dõi sau tiêm đúng quy trình và tuân thủ chỉ định bác sĩ. Chủ động bảo vệ sức khỏe trẻ bằng tiêm phòng đúng cách là bước đi thiết thực để phòng ngừa dịch bệnh và đảm bảo miễn dịch cộng đồng.
:format(webp)/470051785_8767135473405056_691967411107495592_n_6b2bbff755.png)
:format(webp)/467434554_545745841560409_1066418224364723785_n_560a494f9c.png)
/lich_su_benh_tay_chan_mieng_va_nhung_cot_moc_quan_trong_ban_can_biet_1_52090999c3.png)
/co_vac_xin_tay_chan_mieng_khong_cap_nhat_moi_nhat_tu_bo_y_te_1_4fa8609a7a.png)
/benh_a_z_viem_da_di_ung_1_30c1e9ae21.jpg)
/co_nen_tiem_hai_vac_xin_cung_luc_khong_hieu_qua_khi_tiem_phong_cung_luc_0_b4f8846108.png)
/vet_tron_bi_noi_dom_do_tren_da_khong_ngua_canh_bao_nguyen_nhan_it_nguoi_de_y_1_4a096d70b4.jpg)